ECG ABC
Capitolul I. Geneza dinților principali, intervalele și segmentele ECG
Informații suplimentare pentru capitolul I
1. Detalii de segment
Un segment în electrocardiografie este considerat a fi un segment al curbei ECG în raport cu linia sa izoelectrică. De exemplu, segmentul S-T este deasupra liniei izoelectrice sau segmentul S-T este sub izolinie.
2. Conceptul de timp de abatere internă
Sistemul de conducere al inimii, despre care a fost discutat mai sus, este așezat sub endocard și, pentru a îmbrățișa excitarea mușchiului inimii, impulsul, așa cum ar fi, „pătrunde” grosimea întregului miocard în direcția de la de la endocard la epicard.

Este nevoie de un anumit timp pentru a acoperi întreaga grosime a miocardului cu excitație. Și acest timp, în care impulsul trece de la endocard la epicard, se numește timp de deviere internă și este notat cu litera latină majusculă J.
Determinarea timpului de abatere internă pe ECG este destul de simplă: pentru aceasta, este necesară coborârea perpendicularei de la vârful undei R până la intersecția acesteia cu linia izoelectrică. Segmentul de la începutul undei Q până la punctul de intersecție al acestei perpendiculare cu linia izoelectrică este timpul de abatere internă.
Timpul de deviere intern este măsurat în secunde și este de 0,02-0,05 s.

3. Informații despre vectorul de excitație
Privește cu atenție fig. 14. Excitarea grosimii miocardului are o direcție. Este direcționat de la endocard la epicard. Aceasta este o mărime vectorială, adică un vector, pe lângă oricare dintre valorile sale de mărime, are și o direcționalitate. Acest vector este diferit de mărimile scalare. Comparați: aria unui dreptunghi este de 30 cm 2 - aceasta este o valoare scalară. Dimpotrivă, distanța de la punctul "A" la punctul "B", egală cu 100 m, este o valoare vectorială, deoarece există o direcție clară - de la "A" la "B".
Mai mulți vectori pot fi însumați (conform regulilor de adunare vectorială) și rezultatul acestei sume va fi un vector de însumare (rezultat). De exemplu, dacă adăugăm trei vectori de excitație ventriculară (vector de excitație septală interventriculară, vector de excitație apex și vector de excitație a bazei inimii), atunci obținem un vector de excitație ventricular de însumare (alias final sau rezultat).

4. Conceptul de „electrod de înregistrare”
Electrodul de înregistrare se numește electrod care conectează dispozitivul de înregistrare (electrocardiograf) la suprafața corpului pacientului. Electrocardiograful, care primește impulsuri electrice de la suprafața corpului pacientului prin intermediul acestui electrod de înregistrare, le transformă într-o linie grafică curbă pe o bandă milimetrică. Această linie curbă este electrocardiograma.

5. Afișarea grafică a vectorului pe ECG
Afișarea (înregistrarea) unui vector sau mai multor vectori pe o bandă electrocardiografică are loc cu anumite modele, prezentate mai jos.
Un vector mai mare este afișat pe ECG cu o amplitudine a undei mai mare în comparație cu un vector mai mic.

Dacă vectorul este direcționat către electrodul de înregistrare, atunci o undă este înregistrată în sus de la izolinie pe electrocardiogramă.

Dacă vectorul este direcționat de la electrodul de înregistrare, atunci o undă este înregistrată pe electrocardiogramă în jos de la izolinie.

Să extindem conceptul de afișare grafică a vectorilor.

Figura arată că electrodul de înregistrare din dreapta va afișa grafic vectorul „A” pe electrocardiogramă cu un dinte îndreptat în sus (unda R). Dimpotrivă, același vector „A” de la electrodul de înregistrare din stânga va fi afișat pe electrocardiogramă cu un dinte îndreptat în jos (unda S).
Cu alte cuvinte: același vector este înregistrat pe ECG prin înregistrarea electrozilor având locații diferite, în moduri diferite, în acest caz discordant, adică în direcții diferite.
Einthoven a propus determinarea unghiului dintre linia orizontală (paralelă cu axa I a plumbului) trasată prin centrul triunghiului și axa electrică - unghiul a pentru a descrie locația lui Aqrs în planul frontal. Capătul stâng al liniei orizontale (polul pozitiv al axei I a plumbului) a marcat 00, capătul drept ± 180°. Capătul inferior al perpendicularei, traversând linia orizontală în centru, el a desemnat +90°, cel superior -90°. Acum, cu un raportor simplu așezat de-a lungul axei orizontale, puteți determina unghiul a. În exemplul nostru, unghiul a=+40°.
aceeași metodă se poate determina pozitia axei electrice (vector mediu) de repolarizare ventriculara (AT) - unghi a. iar axa electrică de excitaţie atrială (Ar) - unghiul a în plan frontal.
Poziția axei electrice poate fi determinată de schema Died. Precalculați suma algebrică a amplitudinii dinților derivațiilor I și III în milimetri. Apoi, valorile obținute sunt puse deoparte pe părțile corespunzătoare ale circuitului. Intersecțiile rețelei cu liniile radiale indică mărimea unghiului a.
În acest scop se folosesc și tabelele lui R. Ya. Scris și altele.
Se consideră a fi normal poziţia axei electrice în segmentul de la +30° la +69°. Amplasarea axei electrice în segmentul de la 0° la +29° este considerată orizontală. Dacă axa electrică este situată la stânga lui 0° (în cadranul -1°-90°), se spune că se abate spre stânga. Amplasarea axei electrice în segmentul de la +70° la + 90° este considerată verticală. Ei vorbesc despre abaterea axei electrice la dreapta atunci când este situată la dreapta de + 90 ° (în jumătatea dreaptă a sistemului de coordonate).
ECG normal reflectă secvența corectă de excitare a departamentelor cardiace, caracteristică ritmului sinusal, orientarea normală a vectorilor EMF ai excitației lor și, prin urmare, relația standard a direcției și amplitudinii dinților în diferite derivații. precum și durata normală a intervalelor dintre cicluri și în cadrul ciclurilor.
Figura arată ECG femeie sănătoasă G., 32 ani. Ritmul sinusal este corect, ritmul cardiac este de 62 în 1 min. (R - R = 0,95 sec.). P - Q = 0,13 sec. P = 0,10 sec. QRS = 0,07 sec. Q - T = 0,38 ex. RII>R>RIII. În plan frontal, locația AQRS=+52°. AT=+39°. QRS - T = 13°. AP=+50. Amplitudinea undei P = 1,5 mm. PII>PI>PIII. Unda P este bifazică, prima fază (pozitivă) este mai mare decât a doua (negativă).
QRS complex I, II, aVL tip qRs. QRSIII tip R, q, „ aVL și SI, II sunt mici. R,u ușor zimțat la genunchiul coborât. QRSV1-V3 tip complex RS(rS). QRSV4_v6 tip qRs. SV2=18 mm > SV3 > SV5, dinte rv1
Electrocardiograma normală
O electrocardiogramă normală, indiferent de sistemul de derivație, constă din trei unde P, R și T în sus (pozitive), doi dinți descendenți (negativi) și Q și S și o undă U ascendentă neconstantă.
În plus, ECG distinge intervalele P-Q, S-T, T-P, R-R și două complexe - QRS și QRST (Fig. 10).

Orez. 10. Unde și intervale ale unui ECG normal
Unda P reflectă depolarizarea atrială. Prima jumătate a undei P corespunde excitației atriului drept, a doua jumătate - excitației atriului stâng.
Intervalul P-Q corespunde perioadei de la debutul excitaţiei atriale până la debutul excitaţiei ventriculare. Intervalul P-Q este măsurat de la începutul undei P până la începutul undei Q, în absența unei unde Q, până la începutul undei R. Acesta include durata excitației atriale (unda P în sine) și durata răspândirii excitației în principal de-a lungul nodului atrioventricular, unde apare întârzierea fiziologică în conducerea impulsului (segment de la sfârșitul undei P până la începutul undei Q). În timpul trecerii unui impuls printr-un sistem specific conducător, apare o diferență de potențial atât de mică încât nicio reflexie a acestuia nu poate fi detectată pe ECG îndepărtat de la suprafața corpului. Intervalul P-Q este situat pe linia izoelectrică, durata acestuia este de 0,12-0,18 s.
complex QRS reflectă depolarizarea ventriculară. Durata (lățimea) complexului QRS caracterizează conducerea intraventriculară, care variază în intervalul normal în funcție de ritmul cardiac (cu tahicardie scade, cu bradicardie crește). Durata complexului QRS este de 0,06-0,09 s.
Unda Q corespunde excitării septului interventricular. În mod normal, este absent în derivațiile din piept drept. O undă Q profundă în derivația III apare atunci când diafragma este ridicată, disparând sau scăzând cu o respirație adâncă. Durata undei Q nu depășește 0,03 s, amplitudinea acesteia nu este mai mare de 1/4 din unda R.
Unda R caracterizează excitarea masei principale a miocardului ventriculilor, unda S - excitația secțiunilor posterioare superioare ale ventriculilor și septului interventricular. O creștere a înălțimii undei R corespunde unei creșteri a potențialului în interiorul electrodului. În momentul în care întregul miocard adiacent electrodului se depolarizează, diferența de potențial dispare și unda R ajunge pe linia izoelectrică sau trece în unda S situată sub aceasta (deviație internă, sau deflexie internă). În derivațiile unipolare, segmentul complexului QRS de la începutul excitației (începutul undei Q și, în absența acesteia, începutul undei R) până la vârful undei R reflectă adevărata excitație a miocardului la acest punct. Durata acestui segment se numește timp de deviere intern. Acest timp depinde de viteza de propagare a excitației și de grosimea miocardului. În mod normal, este de 0,015-0,035 s pentru ventriculul drept, 0,035-0,045 s pentru ventriculul stâng. Decalajul de timp al deviației interne este utilizat pentru a diagnostica hipertrofia miocardică, blocul pedicular și localizarea acestuia.
Când se descrie complexul QRS, pe lângă amplitudinea dinților săi constitutivi (mm) și durata (s), este dată denumirea literei acestora. În acest caz, dinții mici sunt indicați cu litere mici, cei mari cu litere mari (Fig. 11).
 Orez. 11. Cele mai comune forme ale complexului și desemnarea literei acestora
Orez. 11. Cele mai comune forme ale complexului și desemnarea literei acestora
Intervalul S-T corespunde perioadei de depolarizare completă când nu există nicio diferență de potențial și, prin urmare, se află pe linia izoelectrică. O variantă a normei poate fi o schimbare a intervalului în derivații standard cu 0,5-1 mm. Durata intervalului S-T variază mult cu ritmul cardiac.
Unda T este partea finală a complexului ventricular și corespunde fazei de repolarizare ventriculară. Este îndreptată în sus, are genunchiul ascendent blând, vârful rotunjit și genunchiul descendent mai abrupt, adică este asimetric. Durata undei T variază foarte mult, cu o medie de 0,12-0,16 s.
complex QRST(intervalul Q-T) corespunde în timp perioadei de la începutul depolarizării până la sfârșitul repolarizării ventriculare și reflectă sistola lor electrică.
Calculul intervalului Q-T se poate face folosind tabele speciale. Durata complexului QRST coincide în mod normal aproape cu durata sistolei mecanice.
Pentru a caracteriza sistolei electrice a inimii, se utilizează indicatorul sistolic SP - raportul dintre durata sistolei electrice Q-T și durata ciclului cardiac R-R exprimat ca procent:

O creștere a ratei sistolice cu peste 5% peste norma poate fi unul dintre semnele unei funcții inferioare a mușchiului inimii.
Valul U apare la 0,04 s după unda T. Este mică, cu amplificare normală nu este determinată pe toate ECG-urile și în principal în derivațiile V2-V4. Originea acestui dinte este neclară. Poate că este o reflectare a potențialului de urme în faza de excitabilitate miocardică crescută după sistolă. Amplitudinea maximă a undei U este în mod normal de 2,5 mm, durata este de 0,3 s.
Citit 1181 o singura data
Ce arată ECG-ul
Un studiu electrocardiografic tipic include înregistrarea EMF în 12 derivații:
- cabluri standard (I, II, III);
- derivații îmbunătățite (aVR, aVL, aVF);
- cabluri toracice (V1..V6).


În fiecare derivație se înregistrează cel puțin 4 complexe (cicluri complete) ale ECG. În Rusia, standardul pentru viteza benzii este de 50 mm/s (în străinătate - 25 mm/s). La o viteză a benzii de 50 mm/s, fiecare celulă mică situată între linii verticale adiacente (distanță 1 mm) corespunde unui interval de 0,02 s. Fiecare a cincea linie verticală de pe banda electrocardiografică este mai groasă. Viteza constantă a benzii și grila milimetrică de pe hârtie fac posibilă măsurarea duratei undelor și intervalelor ECG și a amplitudinii acestor dinți.
Datorită faptului că polaritatea axei conductorilor aVR este opusă polarității axelor derivațiilor standard, EMF-ul inimii este proiectat pe partea negativă a axei acestui cablu. Prin urmare, în mod normal în plumb aVR, undele P și T sunt negative, iar complexul QRS arată ca QS (rar rS).
Timpul de activare a ventriculului stâng și drept- perioada de la începutul excitației ventriculilor până la acoperirea excitației a numărului maxim de fibre musculare ale acestora. Acesta este intervalul de timp de la începutul complexului QRS (de la începutul undei Q sau R), până la perpendiculară, coborâtă de la vârful undei R la izolinie. Timpul de activare al ventriculului stâng este determinat în cablurile pieptului stâng V5, V6 (norma nu este mai mare de 0,04 s, sau 2 celule). Timpul de activare al ventriculului drept este determinat în cablurile toracice V1, V2 (norma nu este mai mare de 0,03 s, sau o celulă și jumătate).

Dinții ECG sunt desemnați cu litere latine. Dacă amplitudinea dintelui este mai mare de 5 mm, un astfel de dinte este indicat cu majuscule; dacă este mai mică de 5 mm - litere mici. După cum se poate observa din figură, o cardiogramă normală constă din următoarele secțiuni:
- Unda P- complex atrial;
- Intervalul PQ- timpul de trecere a excitației prin atrii către miocardul ventriculilor;
- complex QRS- complex ventricular;
- val q- excitația jumătății stângi a septului interventricular;
- Unda R- unda principală a ECG, datorită excitării ventriculilor;
- valul lui- excitația finală a bazei ventriculului stâng (undă ECG nepermanentă);
- Segmentul ST- corespunde perioadei ciclului cardiac, când ambii ventriculi sunt acoperiți de excitație;
- Unda T- se înregistrează în timpul repolarizării ventriculare;
- intervalul QT- sistolă electrică a ventriculilor;
- tu flutură- originea clinică a acestui dinte nu este cunoscută cu exactitate (nu este întotdeauna înregistrată);
- Segmentul TP- diastola ventriculara si atriala.
Un segment în electrocardiografie este considerat a fi un segment al curbei ECG în raport cu linia sa izoelectrică. De exemplu, segmentul S-T este deasupra liniei izoelectrice sau segmentul S-T este sub izolinie.
2. Conceptul de timp de abatere internă
Sistemul de conducere al inimii, despre care a fost discutat mai sus, este așezat sub endocard și, pentru a îmbrățișa excitarea mușchiului inimii, impulsul, așa cum ar fi, „pătrunde” grosimea întregului miocard în direcția de la de la endocard la epicard.

Este nevoie de un anumit timp pentru a acoperi întreaga grosime a miocardului cu excitație. Și acest timp în care impulsul trece de la endocard la epicard se numește timp de deviere internă și este notat cu litera J.
Determinarea timpului de abatere internă pe ECG este destul de simplă: pentru aceasta, este necesară coborârea perpendicularei de la vârful undei R până la intersecția acesteia cu linia izoelectrică. Segmentul de la începutul undei Q până la punctul de intersecție al acestei perpendiculare cu linia izoelectrică este timpul de abatere internă.
Timpul de deviere intern este măsurat în secunde și este de 0,02-0,05 s.

3. Informații despre vectorul de excitație
Privește cu atenție fig. 14. Excitarea grosimii miocardului are o direcție. Este direcționat de la endocard la epicard. Aceasta este o mărime vectorială, adică un vector, pe lângă oricare dintre valorile sale de mărime, are și o direcționalitate. Acest vector este diferit de mărimile scalare. Comparați: aria unui dreptunghi este de 30 cm 2 - aceasta este o valoare scalară. Dimpotrivă, distanța de la punctul "A" la punctul "B", egală cu 100 m, este o valoare vectorială, deoarece există o direcție clară - de la "A" la "B".
Mai mulți vectori pot fi însumați (conform regulilor de adunare vectorială) și rezultatul acestei sume va fi un vector de însumare (rezultat). De exemplu, dacă adăugăm trei vectori de excitație ventriculară (vector de excitație septală interventriculară, vector de excitație apex și vector de excitație a bazei inimii), atunci obținem un vector de excitație ventricular de însumare (alias final sau rezultat).

4. Conceptul de „electrod de înregistrare”
Electrodul de înregistrare se numește electrod care conectează dispozitivul de înregistrare (electrocardiograf) la suprafața corpului pacientului. Electrocardiograful, care primește impulsuri electrice de la suprafața corpului pacientului prin intermediul acestui electrod de înregistrare, le transformă într-o linie grafică curbă pe o bandă milimetrică. Această linie curbă este electrocardiograma.

5. Afișarea grafică a vectorului pe ECG
Afișarea (înregistrarea) unui vector sau mai multor vectori pe o bandă electrocardiografică are loc cu anumite modele, prezentate mai jos.
Un vector mai mare este afișat pe ECG cu o amplitudine a undei mai mare în comparație cu un vector mai mic.

Dacă vectorul este direcționat către electrodul de înregistrare, atunci o undă este înregistrată în sus de la izolinie pe electrocardiogramă.

Dacă vectorul este direcționat de la electrodul de înregistrare, atunci o undă este înregistrată pe electrocardiogramă în jos de la izolinie.

Să extindem conceptul de afișare grafică a vectorilor.

Figura arată că electrodul de înregistrare din dreapta va afișa grafic vectorul „A” pe electrocardiogramă cu un dinte îndreptat în sus (unda R). Dimpotrivă, același vector „A” de la electrodul de înregistrare din stânga va fi afișat pe electrocardiogramă cu un dinte îndreptat în jos (undă S).
Sistemul de conducere al inimii, despre care a fost discutat mai sus, este așezat sub endocard și, pentru a îmbrățișa excitarea mușchiului inimii, impulsul, așa cum ar fi, „pătrunde” grosimea întregului miocard în direcția de la de la endocard la epicard.
Este nevoie de un anumit timp pentru a acoperi întreaga grosime a miocardului cu excitație. Și acest timp, în care impulsul trece de la endocard la epicard, se numește timp de deviere intern și este notat cu litera J majusculă (Fig. 4).
Determinarea timpului de abatere internă pe ECG este destul de simplă: pentru aceasta, este necesară coborârea perpendicularei de la vârful undei R până la intersecția acesteia cu linia izoelectrică. Segmentul de la începutul undei Q până la punctul de intersecție al acestei perpendiculare cu linia izoelectrică este timpul de abatere internă.
Timpul de deviere intern este măsurat în secunde și este de 0,02-0,05 s.
Fig.4 Timpul de abatere internă pe ECG
Informații despre vectorul de excitație
Excitarea grosimii miocardului are o direcție. Este direcționat de la endocard la epicard. Aceasta este o mărime vectorială, adică un vector, pe lângă oricare dintre valorile sale de mărime, are și o orientare (Fig. 5).
Mai mulți vectori pot fi însumați (conform regulilor de adunare vectorială) și rezultatul acestei sume va fi un vector de însumare (rezultat). De exemplu, dacă adăugăm trei vectori de excitație ventriculară (vector de excitație septală interventriculară, vector de excitație apex și vector de excitație a bazei inimii), atunci obținem un vector de excitație ventricular de însumare (alias final sau rezultat).
Fig.5 Vector de excitație miocardică
Conceptul de „electrod de înregistrare”
Electrodul de înregistrare se numește electrod care conectează dispozitivul de înregistrare (electrocardiograf) la suprafața corpului pacientului. Electrocardiograful, care primește impulsuri electrice de la suprafața corpului pacientului prin intermediul acestui electrod de înregistrare, le transformă într-o linie grafică curbă pe o bandă milimetrică. Această linie curbă este electrocardiograma.
Afișarea grafică a vectorului pe ECG
Afișarea (înregistrarea) unui vector sau mai multor vectori pe o bandă electrocardiografică are loc cu anumite modele, prezentate mai jos.
1. Un vector mai mare este afișat pe ECG cu o amplitudine a undei mai mare în comparație cu un vector mai mic.
2. Dacă vectorul este direcționat către electrodul de înregistrare, atunci o undă este înregistrată în sus din izolinie pe electrocardiogramă.
3. Dacă vectorul este direcționat de la electrodul de înregistrare, atunci o undă este înregistrată pe electrocardiogramă în jos de la izolinie.
Cu alte cuvinte: același vector este înregistrat pe ECG discordant, adică. electrozi de înregistrare multidirecționali având locații diferite.
Sonde electrocardiografice
Potential electric
De ce, atunci când se înregistrează potențialele electrice ale inimii, electrozi în aceste scopuri sunt aplicați pe membre - pe brațe și picioare?
După cum știți, inima (în special, nodul sinusal) generează un impuls electric care are un câmp electric în jurul său. Acest câmp electric se răspândește prin corpul nostru în cercuri concentrice.
Dacă măsurați potențialul în orice punct al aceluiași cerc, atunci dispozitivul de măsurare va afișa aceeași valoare potențială. Astfel de cercuri sunt de obicei numite echipotențiale, adică cu același potențial electric în orice punct.
Mâinile și picioarele sunt exact pe același cerc echipotențial, ceea ce face posibilă, prin aplicarea electrozilor acestora, înregistrarea impulsurilor cardiace, adică. electrocardiogramă.
Cardiologie
capitolul 5

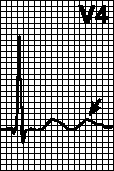
V. Tulburări de conducere. Blocarea ramurii anterioare a piciorului stâng al mănunchiului His, blocarea ramurii posterioare a piciorului stâng al fasciculului His, blocarea completă a piciorului stâng al fasciculului His, blocarea piciorului drept al fasciculului al lui, blocarea AV de gradul 2 și blocarea AV completă.
G. Aritmii vezi Ch. 4.
VI. Tulburări electrolitice
A. Hipokaliemie. Prelungirea intervalului PQ. Extinderea complexului QRS (rar). Undă U pronunțată, undă T inversată aplatizată, deprimare a segmentului ST, prelungire ușoară a intervalului QT.
B. Hiperkaliemie
Ușoară(5,56,5 meq/l). Undă T simetrică cu vârf înalt, scurtarea intervalului QT.
Moderat(6,58,0 meq/l). Reducerea amplitudinii undei P; prelungirea intervalului PQ. Expansiunea complexului QRS, o scădere a amplitudinii undei R. Deprimarea sau ridicarea segmentului ST. Extrasistolă ventriculară.
greu(911 meq/l). Absența unei unde P. Expansiunea complexului QRS (până la complexe sinusoidale). Ritm idioventricular lent sau accelerat, tahicardie ventriculară, fibrilație ventriculară, asistolă.
ÎN. Hipocalcemie. Prelungirea intervalului QT (datorită prelungirii segmentului ST).
G. Hipercalcemie. Scurtarea intervalului QT (datorită scurtării segmentului ST).
VII. Acțiunea medicamentelor
A. glicozide cardiace
actiune terapeutica. Prelungirea intervalului PQ. Deprimarea segmentului ST în pantă, scurtarea intervalului QT, modificări ale undei T (aplatizate, inversate, bifazice), undă U pronunțată. Scăderea frecvenței cardiace cu fibrilație atrială.
acțiune toxică. Extrasistolă ventriculară, bloc AV, tahicardie atrială cu bloc AV, ritm nodal AV accelerat, bloc sinoatrial, tahicardie ventriculară, tahicardie ventriculară bidirecțională, fibrilație ventriculară.
A. cardiomiopatie dilatativă. Semne ale creșterii atriului stâng, uneori drept. Amplitudine redusă a dinților, curbă de pseudo-infarct, blocarea piciorului stâng al fasciculului de His, ramura anterioară a piciorului stâng al fasciculului de His. Modificări nespecifice ale segmentului ST și undei T. Extrasistolă ventriculară, fibrilație atrială.
B. Cardiomiopatie hipertropica. Semne ale creșterii atriului stâng, uneori drept. Semne de hipertrofie ventriculară stângă, unde Q patologice, curbă de pseudoinfarct. Modificări nespecifice ale segmentului ST și undei T. Cu hipertrofie apicală a ventriculului stâng, undele T negative gigantice în piept stâng conduc. Aritmii supraventriculare și ventriculare.
ÎN. amiloidoza inimii. Amplitudine scăzută a dinților, curbă de pseudo-infarct. Fibrilație atrială, bloc AV, aritmii ventriculare, disfuncție a nodului sinusal.
G. Miopatia Duchenne. Scurtarea intervalului PQ. Undă R mare în derivații V 1 , V 2 ; undă Q profundă în derivații V 5 , V 6 . Tahicardie sinusală, extrasistolă atrială și ventriculară, tahicardie supraventriculară.
D. stenoza mitrala. Semne de mărire a atriului stâng. Există hipertrofie a ventriculului drept, deviație a axei electrice a inimii spre dreapta. Adesea - fibrilație atrială.
E. Prolaps de valva mitrala. Undele T sunt aplatizate sau inversate, în special în derivația III; Deprimarea segmentului ST, ușoară prelungire a intervalului QT. Extrasistolă ventriculară și atrială, tahicardie supraventriculară, tahicardie ventriculară, uneori fibrilație atrială.
ȘI. Pericardită. Deprimarea segmentului PQ, în special în derivațiile II, aVF, V 2 V 6 . Denivelare difuză a segmentului ST cu umflare ascendentă în derivațiile I, II, aVF, V 3 V 6 . Uneori deprimarea segmentului ST în derivații aVR (în cazuri rare în derivații aVL, V 1 , V 2). Tahicardie sinusala, aritmii atriale. Modificările ECG trec prin 4 etape:
Denivelarea segmentului ST, unda T normală;
segmentul ST coboară la izolinie, amplitudinea undei T scade;
Segment ST pe izolinie, unda T inversată;
segmentul ST este pe izolinie, unda T este normală.
Z. Revărsat pericardic mare. Amplitudine scăzută a dinților, alternanță a complexului QRS. Semn patognomonic alternanță electrică completă (P, QRS, T).
ȘI. Dextrocardie. Unda P este negativă în derivația I. Complex QRS inversat în derivația I, R/S< 1 во всех грудных отведениях с уменьшением амплитуды комплекса QRS от V 1 к V 6 . Инвертированный зубец T в I отведении.
LA. Defect septal atrial. Semne ale creșterii atriului drept, mai rar stâng; prelungirea intervalului PQ. RSR" în derivația V 1; axa electrică a inimii este deviată la dreapta cu un defect de tip ostium secundum, la stânga cu un defect de tip ostium primum. Unda T inversată în derivațiile V 1, V 2. Uneori fibrilație atrială.
L. Stenoza arterei pulmonare. Semne de mărire a atriului drept. Hipertrofie ventriculară dreaptă cu undă R mare în derivaţiile V 1 , V 2 ; devierea axei electrice a inimii spre dreapta. Unda T inversată în cablurile V 1 , V 2 .
M. Sindromul sinusului bolnav. Bradicardie sinusală, bloc sinoatrial, bloc AV, stop sinusal, sindrom bradicardie-tahicardie, tahicardie supraventriculară, fibrilație/flutter atrială, tahicardie ventriculară.
IX. Alte boli
A. BPOC. Semne de mărire a atriului drept. Abaterea axei electrice a inimii spre dreapta, deplasarea zonei de tranziție la dreapta, semne de hipertrofie ventriculară dreaptă, amplitudine scăzută a dinților; ECG tip S I S II S III . Inversarea undei T în derivații V 1 , V 2 . Tahicardie sinusală, ritm nodal AV, tulburări de conducere, inclusiv bloc AV, întârziere de conducere intraventriculară, bloc de ramificație.
B. TELA. Sindrom S I Q III T III, semne de suprasolicitare a ventriculului drept, blocare tranzitorie completă sau incompletă a blocului de ramură drept, deplasarea axei electrice a inimii spre dreapta. inversarea undei T în derivaţii V 1 , V 2 ; modificari nespecifice ale segmentului ST si valului T. Tahicardie sinusala, uneori tulburari de ritm atrial.
ÎN. Hemoragia subarahnoidiană și alte leziuni ale SNC. Uneori undă Q patologică. Undă T mare lată pozitivă sau profundă negativă, ridicare sau deprimare a segmentului ST, undă U pronunțată, prelungire pronunțată a intervalului QT. Bradicardie sinusală, tahicardie sinusală, ritm nodal AV, extrasistolă ventriculară, tahicardie ventriculară.
G. Hipotiroidismul. Prelungirea intervalului PQ. Amplitudine scăzută a complexului QRS. Unda T aplatizată. Bradicardie sinusală.
D. HPN. Alungirea segmentului ST (datorită hipocalcemiei), unde T simetrice înalte (datorită hiperkaliemiei).
E. Hipotermie. Prelungirea intervalului PQ. O crestătură la capătul complexului QRS (vezi valul lui Osborn). Prelungirea intervalului QT, inversarea undei T. Bradicardie sinusala, fibrilatie atriala, ritm nodal AV, tahicardie ventriculara.
FOSTUL . Principalele tipuri de stimulatoare cardiace sunt descrise printr-un cod din trei litere: prima literă indică care cameră a inimii este stimulată (A A atriul triumului, V V ventricul entricul, D D ual și atriul și ventriculul), a doua literă pentru care este percepută activitatea camerei (A, V sau D), a treia literă indică tipul de răspuns la activitatea percepută (I eu blocarea inhibiției, T T pornirea tachetului, D D ual ambele). Deci, în modul VVI, atât electrozii de stimulare, cât și cei de detectare sunt localizați în ventricul, iar atunci când are loc activitatea spontană a ventriculului, stimularea acestuia este blocată. În modul DDD, atât atriul, cât și ventriculul au doi electrozi (de stimulare și de detectare). Tipul de răspuns D înseamnă că dacă apare activitate atrială spontană, stimularea acesteia va fi blocată, iar după un interval de timp programat (interval AV), se va da un stimul ventriculului; dacă apare activitate ventriculară spontană, dimpotrivă, stimularea ventriculară va fi blocată, iar stimularea atrială va începe după un interval VA programat. Moduri tipice ale unui stimulator cardiac cu o singură cameră VVI și AAI. Moduri tipice EKS cu două camere DVI și DDD. A patra litera R ( R adaptativ adaptativ) înseamnă că stimulatorul cardiac este capabil să crească rata de stimulare ca răspuns la modificările activității motorii sau la parametrii fiziologici dependenți de sarcină (de exemplu, intervalul QT, temperatura).
A. Principii generale de interpretare ECG
Evaluați natura ritmului (ritm propriu cu activare periodică a stimulatorului sau impus).
Stabiliți care camere sunt stimulate.
Determinați activitatea a cărei camere sunt percepute de stimulator.
Determinați intervalele de stimulare programate (intervalele VA, VV, AV) de la artefactele de stimulare atrială (A) și ventriculară (V).
Determinați modul EX. Trebuie amintit că semnele ECG ale unui ECS cu o singură cameră nu exclud posibilitatea prezenței electrozilor în două camere: de exemplu, contracțiile stimulate ale ventriculilor pot fi observate atât cu ECS cu o singură cameră, cât și cu două camere, în care stimulare ventriculară urmează un anumit interval după unda P (mod DDD) .
Excludeți încălcările de impunere și depistare:
A. tulburări de impunere: există artefacte de stimulare care nu sunt urmate de complexe de depolarizare ale camerei corespunzătoare;
b. tulburări de detectare: există artefacte de stimulare care ar trebui blocate dacă depolarizarea atrială sau ventriculară este detectată în mod normal.
B. Moduri EKS separate
AAI. Dacă frecvența intrinsecă scade sub rata de stimulare programată, stimularea atrială este inițiată la un interval AA constant. Cu depolarizarea atrială spontană (și detectarea normală), contorul de timp al stimulatorului cardiac este resetat. Dacă depolarizarea atrială spontană nu reapare după intervalul AA setat, se inițiază stimularea atrială.
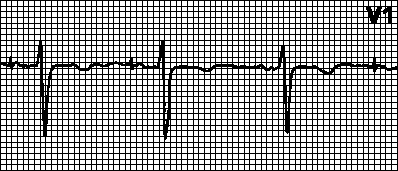
VVI. Cu depolarizarea ventriculară spontană (și detectarea normală), contorul de timp al stimulatorului cardiac este resetat. Dacă depolarizarea ventriculară spontană nu reapare după un interval VV predeterminat, se inițiază stimularea ventriculară; în caz contrar, contorul de timp este din nou resetat și întregul ciclu se reia. În stimulatoarele cardiace adaptive VVIR, ritmul crește odată cu creșterea activității fizice (până la o anumită limită superioară a ritmului cardiac).
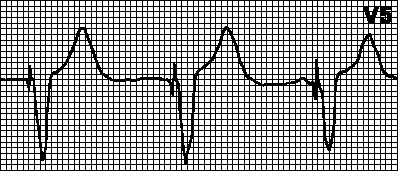
DDD. Dacă frecvența intrinsecă scade sub rata programată a stimulatorului cardiac, stimularea atrială (A) și ventriculară (V) este inițiată la intervalele specificate între impulsurile A și V (intervalul AV) și între pulsul V și impulsul A ulterior (intervalul VA) ). Cu depolarizarea ventriculară spontană sau forțată (și detectarea ei normală), contorul de timp al stimulatorului cardiac este resetat și începe intervalul VA. Dacă în acest interval apare depolarizarea atrială spontană, stimularea atrială este blocată; în caz contrar, este eliberat un impuls atrial. Cu depolarizarea atrială spontană sau impusă (și detectarea ei normală), contorul de timp al stimulatorului cardiac este resetat și începe intervalul AV. Dacă în acest interval apare depolarizarea ventriculară spontană, atunci stimularea ventriculară este blocată; în caz contrar, se emite un impuls ventricular.
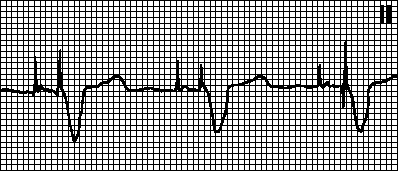
ÎN. Disfuncția stimulatorului cardiac și aritmii
Încălcare obligatorie. Artefactul de stimulare nu este urmat de un complex de depolarizare, deși miocardul nu este în stadiul refractar. Cauze: deplasarea electrodului de stimulare, perforarea inimii, creșterea pragului de stimulare (cu infarct miocardic, administrarea de flecainidă, hiperkaliemie), deteriorarea electrodului sau încălcarea izolației acestuia, tulburări în generarea impulsului (după defibrilare sau din cauza epuizarea sursei de alimentare), precum și setarea incorect a parametrilor EKS.
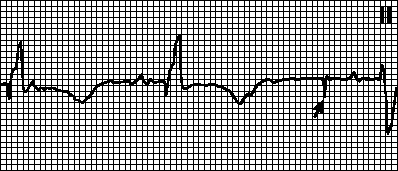
Încălcarea detectării. Contorul de timp al stimulatorului nu este resetat atunci când are loc o depolarizare proprie sau impusă a camerei corespunzătoare, rezultând un ritm anormal (ritm impus suprapus pe cont propriu). Motive: amplitudine scăzută a semnalului perceput (în special în cazul extrasistolei ventriculare), setarea incorect a sensibilității stimulatorului cardiac, precum și motivele enumerate mai sus (vezi). Este adesea suficient să reprogramați sensibilitatea stimulatorului cardiac.

Hipersensibilitate a stimulatorului cardiac. La momentul așteptat (după intervalul corespunzător) nu are loc nicio stimulare. Undele T (unde P, miopotențiale) sunt interpretate greșit ca unde R și contorul de timp al stimulatorului cardiac este resetat. În cazul detectării eronate a undei T, intervalul VA începe de la aceasta. În acest caz, sensibilitatea sau perioada refractară de detecție trebuie reprogramată. De asemenea, puteți seta intervalul VA la unda T.
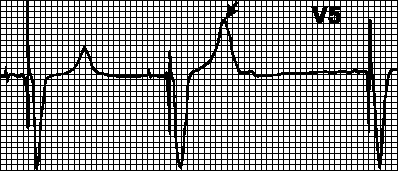
Blocare prin miopotenţiale. Miopotențialele care decurg din mișcările mâinii pot fi interpretate greșit ca potențiale ale miocardului și blochează stimularea. În acest caz, intervalele dintre complexele impuse devin diferite, iar ritmul devine incorect. Cel mai adesea, astfel de încălcări apar atunci când se utilizează stimulatoare cardiace unipolare.
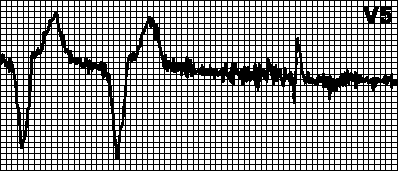
Tahicardie circulară. Ritm impus cu rata maximă pentru stimulator cardiac. Apare atunci când stimularea atrială retrogradă după stimularea ventriculară este detectată de derivația atrială și declanșează stimularea ventriculară. Acest lucru este tipic pentru un stimulator cardiac cu două camere cu detectarea excitației atriale. În astfel de cazuri, poate fi suficientă creșterea perioadei refractare de detectare.
Tahicardie indusă de tahicardie atrială. Ritm impus cu rata maximă pentru stimulator cardiac. Se observă dacă tahicardia atrială (de exemplu, fibrilația atrială) apare la pacienții cu stimulator cardiac cu două camere. Depolarizarea atrială frecventă este detectată de stimulatorul cardiac și declanșează stimularea ventriculară. În astfel de cazuri, treceți la modul VVI și eliminați aritmia.