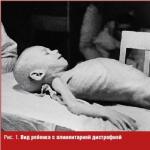
Problema penuriei de organe pentru transplant este urgentă pentru întreaga omenire. Aproximativ 18 persoane mor în fiecare zi din cauza lipsei de donatori de organe și țesuturi moi, fără să-și aștepte rândul. Transplantul de organe în lumea modernă este efectuat în cea mai mare parte de la persoane decedate care, în timpul vieții, au semnat documentele relevante privind consimțământul pentru donarea după moarte.
Ce este un transplant
Transplantul de organe este îndepărtarea organelor sau a țesuturilor moi de la un donator și transferul lor către un receptor. Direcția principală a transplantologiei este transplantul de organe - adică acele organe fără de care existența este imposibilă. Aceste organe includ inima, rinichii și plămânii. În timp ce alte organe, cum ar fi pancreasul, pot fi înlocuite cu terapie de substituție. Până în prezent, marile speranțe pentru prelungirea vieții umane sunt date de transplantul de organe. Transplantul este deja practicat cu succes. Acestea sunt rinichii, ficatul, glanda tiroidă, corneea, splina, plămânii, vasele de sânge, pielea, cartilajele și oasele pentru a crea un cadru pentru a forma noi țesuturi în viitor. Pentru prima dată, în 1954 a fost efectuată o operație de transplant de rinichi pentru a elimina insuficiența renală acută a unui pacient, un geamăn identic a devenit donator. Transplantul de organe în Rusia a fost efectuat pentru prima dată de academicianul Petrovsky B.V. în 1965.
Care sunt tipurile de transplanturi

Peste tot în lume există un număr mare de bolnavi terminali care au nevoie de transplant de organe interne și țesuturi moi, deoarece metodele tradiționale de tratare a ficatului, rinichilor, plămânilor și inimii oferă doar o ușurare temporară, dar nu schimbă fundamental starea pacientului. . Există patru tipuri de transplant de organe. Primul dintre ele - alotransplantul - are loc atunci când donatorul și primitorul aparțin aceleiași specii, iar al doilea tip include xenotransplantul - ambii subiecți aparțin unor specii diferite. În cazul în care transplantul de țesut sau organ se efectuează în animale sau cresc ca urmare a încrucișării consanguine, operația se numește izotransplant. În primele două cazuri, beneficiarul poate experimenta respingerea țesuturilor, care este cauzată de apărarea imună a organismului împotriva celulelor străine. Și la indivizii înrudiți, țesuturile prind de obicei mai bine rădăcini. Al patrulea tip include autotransplantul - transplantul de țesuturi și organe în cadrul aceluiași organism.
Indicatii

După cum arată practica, succesul operațiilor efectuate se datorează în mare măsură diagnosticului în timp util și determinării precise a prezenței contraindicațiilor, precum și cât de oportun a fost efectuat transplantul de organe. Transplantul trebuie prezis luând în considerare starea pacientului atât înainte, cât și după operație. Principala indicație pentru operație este prezența defectelor incurabile, a bolilor și patologiilor care nu pot fi tratate prin metode terapeutice și chirurgicale, precum și amenințarea vieții pacientului. La efectuarea transplantului la copii, cel mai important aspect este determinarea momentului optim pentru operatie. După cum mărturisesc experții unei astfel de instituții precum Institutul de Transplantologie, amânarea operației nu trebuie efectuată pentru o perioadă nerezonabil de lungă, deoarece o întârziere în dezvoltarea unui organism tânăr poate deveni ireversibilă. Transplantul este indicat în cazul unui prognostic de viață pozitiv după intervenție chirurgicală, în funcție de forma patologiei.
Transplant de organe și țesuturi

În transplantologie, autotransplantul este utilizat pe scară largă, deoarece exclude incompatibilitatea și respingerea țesuturilor. Cel mai adesea, operațiile sunt efectuate pe țesuturi adipoase și musculare, cartilaj, fragmente osoase, nervi și pericard. Transplantul de vene și vase este larg răspândit. Acest lucru a devenit posibil datorită dezvoltării microchirurgiei moderne și a echipamentelor pentru aceste scopuri. O mare realizare a transplantului este transplantul degetelor de la picior la mână. Autotransplantul include și transfuzia de sânge propriu în cazul pierderilor mari de sânge în timpul intervențiilor chirurgicale. Cu alotransplant, măduva osoasă și vasele de sânge sunt cel mai adesea transplantate.Acest grup include transfuzia de sânge de la rude. Operațiile sunt efectuate foarte rar, deoarece până acum această operație se confruntă cu mari dificultăți, totuși, la animale, transplantul de segmente individuale este practicat cu succes. Transplantul de pancreas poate opri dezvoltarea unei boli atât de grave precum diabetul zaharat. În ultimii ani, 7-8 din 10 operații efectuate au avut succes. În acest caz, nu întregul organ este transplantat, ci doar o parte din acesta - celulele insulare care produc insulină.
Legea privind transplantul de organe în Federația Rusă
Pe teritoriul țării noastre, industria transplantului este reglementată de Legea Federației Ruse din 22 decembrie 1992 „Cu privire la transplantul de organe și (sau) țesuturi umane”. În Rusia, cel mai des se efectuează transplantul de rinichi, mai rar al inimii, ficatului. Legea transplantului de organe consideră acest aspect ca pe o modalitate de a păstra viața și sănătatea unui cetățean. Totodata, legislatia considera ca o prioritate conservarea vietii donatorului in raport cu sanatatea primitorului. Conform Legii federale privind transplantul de organe, obiectele pot fi inima, plămânii, rinichii, ficatul și alte organe și țesuturi interne. Prelevarea organelor poate fi efectuată atât de la o persoană în viață, cât și de la o persoană decedată. Transplantul de organe se efectuează numai cu acordul scris al primitorului. Donatorii pot fi numai persoane apte de muncă care au trecut un control medical. Transplantul de organe în Rusia se efectuează gratuit, deoarece vânzarea de organe este interzisă prin lege.
Donatori pentru transplant

Potrivit Institutului de Transplant, fiecare persoană poate deveni donator pentru transplant de organe. Pentru persoanele cu vârsta sub optsprezece ani, este necesar acordul părinților pentru operație. La semnarea consimțământului pentru donarea de organe după deces, se efectuează un diagnostic și un examen medical, care vă permite să determinați ce organe pot fi transplantate. Purtătorii HIV, diabet, cancer, boli de rinichi, boli de inimă și alte patologii grave sunt excluși din lista donatorilor pentru transplant de organe și țesuturi. Transplantul aferent se efectuează, de regulă, pentru organe pereche - rinichi, plămâni, precum și organe nepereche - ficat, intestine, pancreas.
Contraindicații pentru transplant
Transplantul de organe are o serie de contraindicații din cauza prezenței unor boli care pot fi agravate ca urmare a operației și reprezintă o amenințare pentru viața pacientului, inclusiv moartea. Toate contraindicațiile sunt împărțite în două grupe: absolute și relative. Cele absolute sunt:
- boli infecțioase în alte organe împreună cu cele care sunt planificate a fi înlocuite, inclusiv prezența tuberculozei, SIDA;
- încălcarea funcționării organelor vitale, afectarea sistemului nervos central;
- tumori canceroase;
- prezența malformațiilor și a malformațiilor congenitale care nu sunt compatibile cu viața.
Cu toate acestea, în perioada de pregătire pentru operație, datorită tratamentului și eliminării simptomelor, multe contraindicații absolute devin relative.
transplant de rinichi
Transplantul de rinichi este de o importanță deosebită în medicină. Deoarece acesta este un organ pereche, atunci când este îndepărtat de la donator, nu există încălcări ale corpului care să îi amenințe viața. Datorită particularităților aportului de sânge, rinichiul transplantat prinde bine rădăcini la primitori. Pentru prima dată, experimentele privind transplantul de rinichi au fost efectuate la animale în 1902 de cercetătorul E. Ulman. În timpul transplantului, primitorul, chiar și în absența unor proceduri de sprijin pentru a preveni respingerea unui organ străin, a trăit puțin mai mult de șase luni. Inițial, rinichiul a fost transplantat pe coapsă, dar ulterior, odată cu dezvoltarea intervenției chirurgicale, au început să se efectueze operații de transplant în zona pelviană, această tehnică fiind practicată până în zilele noastre. Primul transplant de rinichi a fost efectuat în 1954 între gemeni identici. Apoi, în 1959, a fost efectuat un experiment privind transplantul de rinichi la gemeni fraterni, folosind o tehnică de rezistență la respingerea transplantului și s-a dovedit a fi eficient în practică. Au fost identificate noi medicamente care pot bloca mecanismele naturale ale organismului, inclusiv descoperirea azatioprinei, care suprimă apărarea imunitară a organismului. De atunci, imunosupresoarele au fost utilizate pe scară largă în transplantologie.
Conservarea organelor

Orice organ vital care este destinat transplantului, fără aport de sânge și oxigen, este supus unor modificări ireversibile, după care este considerat nepotrivit pentru transplant. Pentru toate organele, această perioadă este calculată diferit - pentru inimă, timpul se măsoară în minute, pentru rinichi - câteva ore. Prin urmare, sarcina principală a transplantului este de a conserva organele și de a menține performanța acestora până la transplantul într-un alt organism. Pentru a rezolva această problemă se folosește conservarea, care constă în alimentarea organului cu oxigen și răcire. Rinichiul poate fi conservat în acest fel câteva zile. Păstrarea organului vă permite să măriți timpul pentru studiul său și selectarea destinatarilor.
Fiecare dintre organele după primire trebuie supus conservării, pentru aceasta este plasat într-un recipient cu gheață sterilă, după care conservarea se efectuează cu o soluție specială la o temperatură de plus 40 de grade Celsius. Cel mai adesea, o soluție numită Custodiol este utilizată în aceste scopuri. Perfuzia este considerată finalizată dacă din orificiile venelor grefei iese o soluție conservantă pură, fără impurități de sânge. După aceea, organul este plasat într-o soluție de conservare, unde este lăsat până la efectuarea operației.
respingerea transplantului

Atunci când o grefă este transplantată în corpul primitorului, aceasta devine obiectul răspunsului imunologic al organismului. Ca urmare a reacției de protecție a sistemului imunitar al primitorului, la nivel celular au loc o serie de procese care duc la respingerea organului transplantat. Aceste procese sunt explicate prin producerea de anticorpi specifici donatorului, precum și de antigene ale sistemului imunitar al primitorului. Există două tipuri de respingere - umorală și hiperacută. În formele acute se dezvoltă ambele mecanisme de respingere.
Reabilitare și tratament imunosupresor
Pentru a preveni acest efect secundar, tratamentul imunosupresor este prescris în funcție de tipul operației efectuate, grupa sanguină, gradul de compatibilitate a donatorului și primitorului și starea pacientului. Cea mai mică respingere se observă în transplantul de organe și țesuturi înrudite, deoarece în acest caz, de regulă, 3-4 din 6 antigene coincid. Prin urmare, este necesară o doză mai mică de imunosupresoare. Transplantul hepatic demonstrează cea mai bună rată de supraviețuire. Practica arată că organul demonstrează mai mult de un deceniu de supraviețuire după intervenție chirurgicală la 70% dintre pacienți. Odată cu interacțiunea prelungită între primitor și grefă, apare microchimerismul, care permite, în timp, reducerea treptată a dozei de imunosupresoare până la respingerea lor completă.
Va funcționa noua lege a transplantului?
Este posibil ca în curând să apară în Rusia o nouă lege „Cu privire la donarea de organe, părți de organe umane și transplantul lor (transplant)”. Proiectul acestei legi a fost deja discutat în Duma de Stat. Proiectul prevede o noutate pentru Rusia - o exprimare în masă a voinței cetățenilor de-a lungul vieții lor cu privire la consimțământul (sau dezacordul) cu privire la prelevarea organelor după moarte. În acest fel, autoritățile vor să rezolve problemele etice asociate transplantului și să crească numărul posibililor donatori.
Dmitri Suslov (foto), transplantolog șef adjunct din Sankt Petersburg, șef al Laboratorului de Chirurgie Experimentală de la Universitatea de Medicină de Stat Academician I. P. Pavlov din Sankt Petersburg, le spune cititorilor „VP” despre proiectul noii legi și situația în transplant.

Consimțământul pe viață pentru donație: sunt rușii pregătiți pentru asta?
— Dmitri Nikolaevici, în calitate de chirurg care efectuează operații de transplant de mulți ani, a fost șef al serviciului medical al orașului pentru recoltarea de organe donatoare de câțiva ani, ce părere aveți despre proiectul noii legi și, în special, despre presupusul consimțământ pe viață de a dona?
- Relația este ambivalentă. Pe de o parte, consimțământul informat pe tot parcursul vieții (pe aceste principii, de exemplu, serviciile de transplant funcționează în SUA, Germania) este dovada unei dezvoltări foarte înalte a unei societăți civilizate. Pe de altă parte, ca transplantolog care practică în Rusia, prezumția existentă de consimțământ la donație este mai aproape de mine. Adică, atunci când medicii, neavând informații că o anumită persoană a refuzat donarea postumă de organe în timpul vieții, nu pot cere acordul rudelor pentru prelevare. Consimțământul este considerat implicit. Desigur, este imposibil să se preleveze organe dacă rudele și-au exprimat dezacordul sau dacă, atunci când pacientul a fost internat în spital, rudele au avertizat că pacientul în timpul vieții și-a exprimat dezacordul pentru a deveni donator.
- Adică există deja cazuri când oamenii își exprimă oficial dezacordul în avans?
— Da, am văzut înregistrări în fișele medicale ale pacienților: când intră în spital pentru internare, oamenii scriu că nu sunt de acord să devină donatori dacă se întâmplă ceva. Am văzut refuzuri notariale de a dona, pe care concetățenii noștri le poartă în pașapoarte. Dar acestea sunt încă cazuri izolate. Și așa, repet, se aplică regula: cei care nu au spus nu (sau rudele nu au făcut-o pentru ei) pot fi donatori.

- Unde ar trebui să stabilească consimțământul pe viață - dezacord?
- Proiectul prevede crearea mai multor registre, care vor include toți cetățenii Rusiei cu expresie de voință și pacienții care au nevoie de transplanturi etc. Crearea unor astfel de registre, care au un grad de protecție foarte ridicat, este extrem de costisitoare. Prin urmare, nu sunt deloc sigur că va fi adoptată noua lege a donației. Cel mai probabil, discuția sa ulterioară va fi amânată. Spre comparație: noi din Sankt Petersburg am vrut să creăm un registru care să cuprindă toți cetățenii cu organe transplantate (și constat că nu sunt atât de mulți - doar 580 de persoane). Dar ni s-a spus că un astfel de registru, cu toate gradele de protecție, ar costa câteva miliarde de ruble.
- Poate, ca în SUA, doar notează în permisul de conducere, în pașaport?
- Avem mulți oameni care se plimbă peste tot cu pașapoarte? Și șoferii nu se urcă la volan în fiecare zi. În plus, există registre corespunzătoare în SUA.
Dar principala problemă este că, dacă se introduce o declarație de voință obligatorie pe viață, atunci vom avea o lipsă și mai catastrofală de donatori decât acum. Pentru că, în primul rând, puțini oameni vor merge să facă o înscriere în registru. Și dacă o face, atunci, cel mai probabil, pentru a scrie un refuz. Și dacă introducem consimțământul obligatoriu al rudelor (dacă nu există informații despre voința defunctului), atunci în multe cazuri vom primi și aceleași refuzuri. Există două motive principale pentru aceasta. În primul rând, populația nu este înclinată să aibă încredere în medici. În al doilea rând, în societate nu există o atitudine conștientă față de transplant. Societatea nu este înclinată să se gândească la problemele unui grup relativ mic de oameni care au nevoie vitală de un transplant. La urma urmei, pacienții care au nevoie de transplant de inimă și ficat sunt condamnați fără transplant. La pacienții care au nevoie de un transplant de rinichi, totuși, există o alternativă - dializa, care trebuie efectuată o dată la două zile. Politica explicativă a statului în ceea ce privește nevoia de transplant și donație ar fi salvat situația. Pentru a vorbi despre asta politicieni și oficiali.
De exemplu, am discutat probleme legate de consimțământul de viață cu colegii australieni (în Australia, consimțământul este necesar pentru recoltarea de organe). Și așa: cazurile de refuzuri – sunt izolate. De ce? Pentru că înalta conștiință a populației. Și, de asemenea, faptul că dacă refuzi pentru ruda ta decedată, vecinii și prietenii te vor condamna.
Aș spune că proiectul noii legi necesită o revizuire serioasă.
— Scuzați-mă pentru întrebarea indiscretă: v-ați exprima însuți acordul de a dona după moarte?
- Da. Atât eu, cât și membrii familiei mele. Înțelegem că nu vom avea nevoie de organe ACOLO. Aceasta este o datorie universală față de societatea în care am trăit.
Mamă cu fiică, dar nu soție cu soț
- Cum vă simțiți dacă permiteți donarea copiilor - cu acordul părinților?
- Este deja permis, și este cu acordul părinților, și nu al altor reprezentanți ai copilului. Această normă este absolut corectă (norma este prescrisă în legislația Federației Ruse privind protecția sănătății cetățenilor). Dar, în realitate, nu folosim copii donatori. Pentru că până acum nu au fost aprobate instrucțiuni pentru constatarea morții cerebrale la copii. Și, în consecință, în Rusia nu există nicio practică a unei astfel de declarații.
„Dar tu faci transplanturi pentru copii!”
— Da, dar luăm organe de la adulți. inclusiv de la donatori vii. Unul dintre părinți îi dă copilului rinichiul său, o parte din ficat (ficatul are capacitatea de a se recupera).
— Care sunt cele mai urgente probleme în transplantologie acum?
— Lipsa donatorilor, în ciuda prezumției de consimțământ. Pentru că diagnosticul de moarte cerebrală se pune rar la noi, în timp ce, de exemplu, în SUA se pune destul de des. Efectuarea unui astfel de diagnostic este o procedură complexă și îndelungată; este mai ușor să confundați un alt diagnostic cu cauza morții. Fără donatori, fără transplanturi. Drept urmare, 400 de persoane sunt pe lista de așteptare din Sankt Petersburg pentru un transplant de rinichi. Efectuăm până la 50 de operațiuni pe an.

În ceea ce privește donatorii vii, în Rusia este permisă doar donarea genetică. Nu există permisiunea pentru donarea încrucișată, pentru donarea emoțională. Și nici nu sunt prevăzute în proiectul noii legi. Donarea încrucișată este atunci când, de exemplu, există un cuplu: mamă și fiică, mama este gata să doneze un rinichi fiicei sale, dar conform rezultatelor testelor imunologice speciale, acestea sunt incompatibile între ele. Și există o altă mamă și o fiică, și, de asemenea, incompatibile între ele. Dar, în același timp, rinichiul de la prima mamă se potrivește copilului din a doua, rinichiul de la a doua mamă se potrivește fiicei din prima. Acestea sunt transferurile pe care le-am interzis. Între timp, în țările civilizate, chirurgii pot construi lanțuri mari - mai mult de o duzină de oameni pentru donații încrucișate. Donarea emoțională - de la rudele care nu sunt de sânge - este interzisă și la noi.
Am fost recent într-o călătorie de afaceri în Spania. Vă voi povesti un caz din practica medicilor spanioli. Bunicul are 80 de ani. A primit un transplant de rinichi de la un donator decedat acum 20 de ani. După douăzeci de ani, rinichiul transplantat își încetează funcția. Bunicul trebuie fie transferat de urgență la dializă (ceea ce, având în vedere vârsta și obiceiurile sale, este nedorit), fie ar trebui făcut un al doilea transplant. Când va fi găsit un donator potrivit (și în Spania este, de asemenea, problematic cu donatorii) nu se știe. Și apoi dorința de a-și salva soțul dându-i un rinichi este exprimată de soția lui în vârstă de 72 de ani, alături de care a trăit toată viața. Au început să verifice compatibilitatea: se potrivește. Și transferul a avut loc. Am văzut acest cuplu la un an după operație: bătrâni fericiți, mulțumiți.
În astfel de situații, suntem forțați să refuzăm. De exemplu, am fost abordată odată de o femeie care dorea să doneze un rinichi norei ei bolnave. Ea a motivat acest lucru prin faptul că nora a reușit să facă un bărbat din fiul ei, l-a salvat de înclinații rele. A trebuit să refuz un transplant.
Acum nu este clar ce așteaptă transplantologia în legătură cu creșterea prețurilor. Înainte de prăbușirea rublei, costul unui transplant de rinichi a fost de 300-350 de mii de ruble. În plus, nevoia de medicamente pe tot parcursul vieții care împiedică respingerea unui organ donator. Aceasta se ridica (înainte de creșterea cursului de schimb) de la 120 de mii la 470 de mii de ruble pe an. Cifrele sunt mari, desigur. Dar, în comparație, dializa este mai scumpă. Acum avem o dializă foarte bună, este posibil să compensam funcțiile pierdute ale rinichilor cu medicamente bune și scumpe. Costul procedurii este de aproximativ 15 mii de ruble. Și ai nevoie de trei dintre ele pe săptămână, pe viață. Calculele simple arată că transplantul este mai ieftin. În plus, schimbă radical viața unei persoane: el devine liber, viața lui nu mai este legată de un aparat de rinichi artificial, nu este nevoie să mergi la dializă o dată la două zile. În exterior, viața unui pacient operat nu va diferi de viața unei persoane sănătoase. Am operat femei care au primit un donator de rinichi sau ficat, ba chiar nasc copii! Ultimul caz: o pacientă de 38 de ani care a suferit un transplant de ficat a devenit mamă.
Unde se duce sufletul?
- Ați fost implicat în prelevarea organelor donatoare după ce ați constatat moartea creierului și nu ați putut să nu vă puneți întrebarea ce se întâmplă cu o persoană după moarte...
„Nu am văzut sufletul separat de trup. Dar nu voi argumenta că asta se întâmplă. Unde se află sufletul? După părerea mea, pe tot corpul. Când structura care realizează aspirațiile sufletului moare (și creierul uman controlează, și aproape nimeni nu va contrazice acest lucru), sufletul este forțat să plece. Pentru că nu există creier.
Vă prevăd următoarea întrebare: sufletul transmigrează parțial în destinatar, căruia i-a fost transplantat organul defunctului? Cred că nu. Dar poate rămâne ceva memorie celulară. De exemplu, un bărbat care a primit un transplant de rinichi de la o femeie care cultiva flori a simțit brusc nevoia să planteze flori și să aibă grijă de ele. Era foarte bun la asta, deși nu o mai făcuse niciodată. Au fost cazuri când, după transplanturi, preferințele în muzică, mâncare și băuturi s-au schimbat. Dar dacă femeile au fost transplantate cu rinichi de la bărbați care nu erau străini de tutun și alcool, doamnele nu au arătat aceste înclinații după operație.
- Pacienții tăi au încercat să afle cine le-a dat organul și, prin urmare, șansele pentru o viață nouă, plină? Au ajuns ei să cunoască familiile oamenilor plecați?
- Informațiile despre donatori sunt confidențiale. Maximul pe care îl putem spune este sexul donatorului și vârsta acestuia. Apropo, mulți dintre cei care au fost operați, rudele lor merg la biserică, pun lumânări în memoria donatorilor.
În condițiile noastre, nu este necesar să dezvăluim informații despre donatori. Încă nu se știe cum va percepe familia decedatului apariția unui pacient salvat în pragul apartamentului lor. Reacția poate fi de la „plus infinit” la „minus infinit”.
Nu există nicio crimă în transplantologie în Rusia
Ar fi putut exista transplanturi clandestine de organe în Rusia?
- Nu! Declar acest lucru cu toată responsabilitatea! Pentru că în principiu nu pot exista pacienți secreti. Cu siguranță vor face un anunț oficial. În primul rând, după transplanturi, trebuie să luați medicamente imunosupresoare pe viață pentru a preveni respingerea organelor donatoare. Costul lor este extrem de mare și nu se vând la fiecare colț. Statul plătește pentru aceste medicamente. În al doilea rând, pacienții trebuie să facă din nou teste pentru concentrația acestor medicamente în sânge și alți indicatori pentru viață. Acest lucru se face numai în laboratoare bine definite. Deci pacientul va fi cu siguranță în câmpul de vedere al medicilor oficiali. Dacă un pacient operat ajunge în Sankt Petersburg din alt oraș, cu siguranță îi vom contacta pe foștii medici și îi vom cere detalii despre pacient. La fel procedează și transplantologii din alte orașe, unde ajung și pacienții din Sankt Petersburg.
Apropo, pe toată perioada existenței transplantului în orașul nostru (și primul transplant – rinichi – pe care l-am avut în 1976) nu a existat un singur proces, nici un singur dosar penal legat de transplant.
Dar într-o serie de țări, vânzarea de organe există. Acestea sunt țări în care este permisă donarea fără legătură de la oameni vii. Da, din punctul nostru de vedere, este groaznic. Și din punctul de vedere al unui sărac care trăiește într-o țară săracă, vânzarea unui rinichi chiar și cu 5.000 de dolari SUA poate însemna rezolvarea anumitor probleme financiare. Și cu un singur rinichi, poți încă să trăiești pe deplin zeci de ani.
- Ați fost abordat cu o ofertă de a vinde un organ de la o persoană vie?
— Da, există astfel de apeluri din când în când. De exemplu, anul trecut un bărbat a sunat și s-a oferit să-și vândă rinichiul cu 50.000 de dolari. I-am explicat că acest lucru nu este posibil.
În 2013, în Rusia au fost efectuate 1.400 de transplanturi.
În SUA, de 20 de ori mai mult.
Din cele 83 de entități constitutive ale Federației Ruse, doar 22 au servicii de transplant.
Senzațional în transplantologie a fost 1967. Pe 3 decembrie 1967, Christian Barnard, un chirurg cardiac din Cape Town, a transplantat pentru prima dată în istorie o inimă de donator într-un piept uman. După cum scriau ziarele la acea vreme, „astronauții care au pus piciorul pe Lună nu făceau atât de mult zgomot ca și Barnard cu bisturiul său”. Pacientul lui Barnard a trăit doar 18 zile. Acum oamenii cu organe transplantate trăiesc o viață plină de zeci de ani.

Înainte de prăbușirea rublei, costul unui transplant de rinichi a fost de 300-350 de mii de ruble. În plus, nevoia de medicamente pe tot parcursul vieții care împiedică respingerea unui organ donator. Aceasta se ridica (înainte de creșterea cursului de schimb) de la 120 de mii la 470 de mii de ruble pe an.
Dializa este mai scumpă. Costul său pentru procedură este de aproximativ 15 mii de ruble. Și ai nevoie de trei dintre ele pe săptămână, pe viață.
Între timp
Într-un număr de țări, transplantul a devenit atât de obișnuit încât organele sunt chiar transplantate în animalele de companie. De exemplu, în SUA, puteți transplanta un rinichi donator la o pisică. De la o pisică vie. O pisică fără stăpân este luată drept donator. Dar cu o condiție: proprietarul pisicii destinatare se obligă să ia această pisică de stradă după operație și să-i creeze condiții decente de viață.
Transplantul de organe a devenit o întâmplare zilnică în societatea modernă. Atât evaluările pozitive, cât și negative ale acesteia, provenind din diferite cercuri ecleziastice sau teologice, nu sunt de obicei sistematice. Biserica Ortodoxă nu și-a exprimat încă poziția în această problemă. Această poziție nu ar trebui să fie opinia reprezentanților săi individuali sau a comisiilor care au opinii tradiționale, ci ar trebui să devină o expresie a conștiinței sale colective.
Originile transplantului de organe datează din cele mai vechi timpuri. Altoirea de piele se făcea deja în Egiptul antic. Cu toate acestea, numai în timpul nostru, încercările de a transplanta organe și țesuturi vitale ale corpului uman au fost încununate cu succes. Primul transplant de rinichi de succes a avut loc în 1954, primul transplant de inimă de succes în 1967. În viitor, transplantul de organe, o metodă care nu se mulțumește cu terapia simptomatică, dar elimină însăși sursa bolii, s-a răspândit și a stârnit entuziasm în întreaga lume.
Transplantul de organe: căutarea nemuririi pământești?
Motivul unei astfel de euforii nu au fost doar avantajele evidente ale transplantului, ci și faptul că a fost văzut ca întruchiparea visului omului modern de a atinge nemurirea pământească. Și, prin urmare, nu va fi o exagerare să spunem că în hype-ul rezultat stă pericolul de a distrage atenția unei persoane de la scopul ultim al existenței sale și de la cele mai importante sarcini ale sale. Și dacă luăm în considerare faptul că numărul de vieți care pot fi salvate prin transplanturi de organe nu se poate apropia nici măcar de o mie din numărul de vieți ucise prin avort, devine și mai evident că transplantul cu greu poate fi considerat un panaceu în salvarea umanității. .
Credința excesivă în transplanturile de organe concentrează interesul unei persoane doar asupra sănătății sale corporale, oferindu-i în același timp iluzia unui fel de nemurire pământească, așa cum am menționat deja. Dorința pentru o astfel de „nemurire” nu poate fi combinată cu așteptarea veșniciei și credința în biruința asupra morții în Hristos. . Aceasta înseamnă că Biserica nu poate urmări să răspândească sloganuri precum „Dăruiește și mântuiește”, care, în plus, capătă cu ușurință tentă de consum și comercial. O astfel de poziție ar însemna secularizare și concesiune față de tendințele vremurilor.
În viziunea Bisericii, viața biologică și moartea biologică nu se opun, ci sunt interconectate. Nu fără motiv, prin însăși natura lor, viața și moartea merg întotdeauna mână în mână și sunt două părți ale unui întreg. Viața se îndreaptă spre moarte. Moartea este prezentă în fiecare etapă a vieții. În primul rând, moartea este o trecere de la o fază a vieții la alta: de la viața temporară la viața veșnică. Această viziune nu numai că privează moartea de tragedia ei, dar creează și oportunitatea unei atitudini pozitive față de ea. Atât oamenii, cât și animalele sunt supuși în mod egal morții biologice. Nu este deloc necesar ca un creștin să vadă în moarte doar un principiu distructiv. El poate accepta moartea cu bunăvoință, primind viață pentru ea.
Și așa cum moartea trupească poate fi începutul vieții spirituale, tot așa și boala trupească poate servi sănătății mintale. Din aceasta nu rezultă însă că sănătatea corporală și viața ar trebui neglijate. Nu degeaba antropologia bisericească, care proclamă integritatea psihosomatică a unei persoane, evaluează pozitiv nu numai sănătatea mentală, ci și cea corporală. Numeroase rugăciuni bisericești pentru sănătatea sufletului și a trupului unei persoane mărturisesc acest lucru. Biserica a binecuvântat și binecuvântează întotdeauna asistența medicală bolnavilor.
Medicina modernă, în ciuda succeselor sale uimitoare, este o reflectare și o dezvoltare a antropologiei umaniste, respinsă cândva de Ortodoxie, deoarece întemniță o persoană în temnița creaturii și mortalității sale. Interesul unei astfel de antropologii pentru om se limitează la funcțiile sale biologice, iar viața se reduce la existența biologică. Și, prin urmare, se observă adesea că de acolo unde domnește numai o astfel de medicină, Dumnezeu este alungat.
În ciuda tuturor celor de mai sus, nu trebuie neglijat semnificația medicinei, care este un dar al lui Dumnezeu, pentru o persoană care se află într-o stare corporală sau mentală slabă. Hristos Însuși a venit în lume ca un vindecător al sufletelor și trupurilor omenești. Apariția Împărăției lui Dumnezeu a fost marcată, printre altele, de vindecarea bolnavilor. Numeroase minuni de vindecare a bolnavilor săvârșite de sfinți sunt considerate semne ale Harului deosebit al lui Dumnezeu. Este semnificativ faptul că printre vindecări au existat și acelea în care unei persoane i s-a dat un organ nou, cum ar fi, de exemplu, când Domnul a vindecat un orb de la naștere, precum și cele în care a fost transplantat un organ al corpului. , cum ar fi, de exemplu, transplantarea piciorului unei persoane decedate la o persoană bolnavă, au efectuat Sfinții Cosma și Damian. În cele din urmă, boala fizică este în multe privințe similară cu boala psihică. Și, prin urmare, vindecarea afecțiunilor corporale poate fi privită ca un model pentru educația spirituală și vindecarea unei persoane. Așa cum în cazul bolilor trupești se cere să se abțină de la hrana dăunătoare, tot așa și în cazul unei boli mintale este necesar să se țină poruncile Domnului.
Nimic nu-l împiedică pe un creștin să recurgă la ajutor medical și să-l caute de la cei mai calificați medici. Dar indiferent dacă se bazează sau nu pe ajutorul medicilor, scopul lui final ar trebui să rămână Domnul și binele sufletului său. El este chemat să lupte pentru aceasta singur cu oricare dintre acțiunile sale, pentru că așa cum a spus apostolul Pavel: „Fie că mâncați, fie că beți, fie că faceți orice, faceți totul spre slava lui Dumnezeu”. Deci, credinciosul, dacă este necesar, apelează la medici și la realizările medicinei, fără să se bazeze, însă, în întregime pe acestea.
Medicii se preocupă de păstrarea și îmbunătățirea sănătății oamenilor. Făcând acest lucru, ea are grijă și de prelungirea vieții unei persoane. Biserica nu se amestecă cu medicina într-o astfel de aspirație, totuși, înțelege bine toată relativitatea ei. În același timp, Biserica își exprimă părerile despre om și despre viața lui, oferindu-i omului nu o cale de supraviețuire, ci o viață care învinge moartea. Să observăm că tradiția ascetică bisericească prescrie folosirea moderată a medicamentelor și a medicamentelor, pentru a nu cădea într-o dorință păcătoasă de a face cult din viață. Desigur, acest lucru îi privește în primul rând pe călugări-asceți. Oricum, orice creștin nu ar trebui să respingă complet o astfel de abordare, pentru că și dorința de asceză ar trebui să facă parte din viața lui. Iar această dorință se îmbină cu maturitatea spirituală a credinciosului, ceea ce îl duce în mod firesc să-și dorească să dea mai mult, și nu să ia. Evident, acest lucru este valabil și pentru problema transplantului de organe.
Transplantul de organe include o gamă largă de proceduri și acoperă o mare varietate de forme. Începe cu o transfuzie de sânge, adică cu transferul de țesut lichid, apoi trece la transplantul de părți ale organelor duble și se termină cu un transplant de ficat sau inimă. În ultimii ani, medicina genetică a observat transplantul de celule modificate ale măduvei osoase pentru a trata boli precum fibroza chistică. În plus, transplantul de țesut poate fi efectuat dintr-o parte a corpului în alta a aceleiași persoane, sau organele și țesuturile pot fi transplantate de la o persoană la alta. În cele din urmă, un donator de organe poate fi fie viu, fie mort. Temeri bine întemeiate, sau obiecții categorice, au fost exprimate de diferite cercuri ecleziastice și teologice împotriva dreptului unei persoane de a participa la astfel de acțiuni. Și aceste obiecții, desigur, sunt deosebit de puternice în cazul unui transplant de organ vital, de exemplu, o inimă, efectuat numai după moartea donatorului.
Argumente împotriva transplanturilor de organe
Argumentele împotriva transplantului de organe se bazează în primul rând pe conceptul de sfințenie a corpului uman și pe dimensiunea spirituală pe care o posedă principalele sale organe, conform antropologiei Vechiului Testament, păstrată în tradiția patristică. În Vechiul Testament, inima, sângele, ficatul, rinichii sunt direct legate de viața spirituală a credinciosului. În tradiția ascetică ortodoxă, inima corporală interacționează direct cu viața spirituală. Calea către inima spirituală a unei persoane trece prin inima sa corporală. În plus, oponenții transplanturilor de organe susțin că o persoană și-a primit corpul ca un dar de la Dumnezeu și nu are dreptul să-l dea altei persoane. Trupul unui creștin este templul Domnului și o parte a lui Hristos. Mai mult decât atât, creștinul nu este în întregime al lui, ci „cumpărat cu un preț.” În consecință, conform acestui punct de vedere, el nu are dreptul să dispună de trup după bunul plac.
În plus, un creștin nu numai că poate, ci și trebuie să respecte voia lui Dumnezeu, exprimată în poruncile Sale. Acționând conform voinței lui Dumnezeu, el are întotdeauna ca scop viața veșnică, chiar dacă calea către ea este prin moarte. O trăsătură distinctivă a antropologiei creștine, care a făcut o revoluție în concepțiile despre om, a fost că adevărata viață a omului este privită prin prisma morții. Se pune întrebarea: devenind donatori de țesuturi și organe ale corpului nostru, ținem poruncile lui Hristos, a căror esență transmite porunca iubirii pentru Dumnezeu și pentru om și dacă urmăm exemplul Lui în acest sens.
Hristos a învățat sacrificiul de sine și s-a oferit ca jertfă pentru lume. El hrănește oamenii cu Trupul și Sângele Său, bineînțeles, nu pentru a le prelungi viața pământească, ci pentru a-i reînnoi și a-i duce la nestricăciune. Totuși, făcând minuni, El prelungește și viața omenească pământească. Astfel, El se condescende față de slăbiciunea noastră. Scopul lui nu a fost vindecarea miraculoasă, ci eliberarea omului de păcat: „Dar ca să știți că Fiul Omului are putere pe pământ să ierte păcatele”, îi spune paralizului: „Îți spun: scoală-te, ia-ți patul și du-te la tine acasă”.
Vindecările miraculoase și învierile din morți, pe care Hristos le-a săvârșit, sunt în același timp semne ale venirii Împărăției Sale. Dacă aceste semne nu conduc o persoană în direcția corectă, ele își pierd sensul. În același mod, Biserica este chemată să acționeze, dând semne ale iubirii ei față de om, fără a uita în același timp scopul ei principal. Iar scopul principal al Bisericii nu este eliberarea temporară a unei persoane de moartea biologică, ci eliberarea sa finală de frica de moarte și de moartea însăși. Pentru Biserică „a face moartea să disprețuiască este mult mai important decât a elibera de moarte”.
Efortul constant pentru cel mai important, ceea ce este foarte important pentru o societate modernă seculară, însă, nu înseamnă deloc dispreț pentru problemele mai puțin semnificative.Biserica operează nu numai acrivia(strictețe), dar și economie(indulgenţă). Teologia în sine nu poate fi economie, Dar economie are propria sa bază teologică. Donarea voluntară de țesuturi sau organe corporale ca urmare a iubirii altruiste este un act care inspiră cu siguranță respect și necesită o atitudine pastorală serioasă și delicată. Este greu să nu admiri fapta unei persoane care își dă rinichiul sau ochiul din dragoste pentru a da viață sau vedere aproapelui său. Și cu atât mai demn de admirație atunci când donatorul este gata să-și sacrifice propria viață pentru viața aproapelui său. Desigur, în acest caz avem de-a face cu adevărata măreție a spiritului, care se dezvăluie în perspectiva lui teologică, și nu doar cu actul de a fi inclus în listele donatorilor voluntari.
Definiția științifică și ecleziastică a morții
În transplantul de inimă, determinarea exactă a morții este de o importanță capitală. Biserica se referă la moartea unei persoane ca la un sacrament al despărțirii sau separării sufletului de trup. Medicina modernă echivalează adesea moartea unei persoane cu moartea creierului. Astfel, moartea, din punctul de vedere al antropologiei mecaniciste a medicinei moderne, este definită ca o încetare ireversibilă a activității creierului, însoțită de o pierdere definitivă a conștienței. Dacă încetarea ireversibilă a activității creierului poate fi stabilită la nivel pur biologic, atunci pierderea definitivă a conștiinței, care, conform antropologiei bisericești, se întoarce la categoriile sufletului uman, nu poate fi redusă doar la biologie. Identificarea separării sufletului de corp cu încetarea ireversibilă a activității creierului, cu alte cuvinte, identificarea morții, din punctul de vedere al antropologiei bisericești, cu moartea creierului, nu este justificată. in orice fel. Conform antropologiei bisericești, sufletul ca entitate specială umple întregul corp uman, fiind prezent în toate părțile sale. Creierul nu este recipientul său, ci organul său. Moartea creierului înseamnă încetarea manifestărilor manifeste ale sufletului, dar nu neapărat separarea lui. Totuși, conform antropologiei medicale moderne, care reduce sufletul la fenomene sau acțiuni mentale, moartea cerebrală se identifică cu pierderea finală a conștienței. Astfel, devine evident că dezacordurile cu privire la moartea creierului se reduc, în cele din urmă, la o confuzie a conceptelor de esență și energie a sufletului. Pentru antropologia bisericească, sufletul este o esență și o energie deosebită. În contrast, pentru antropologia medicală modernă, sufletul este pur și simplu energie. Astfel, dacă, conform antropologiei medicale, oprirea creierului se identifică cu pierderea definitivă a conștiinței, atunci pentru antropologia bisericească se reduce la încetarea manifestării energiei sale.
În cele din urmă, moartea ca separare sau separare a sufletului de trup nu încetează să fie un sacrament. Este imposibil de spus cu certitudine că aceasta coincide cu moartea cerebrală. Poate coincide cu, poate precede și chiar urmează moartea cerebrală. Oamenii care au supraviețuit morții clinice și s-au întors la viață au simțit separarea sufletului de trup și au lăsat multe povești despre experiența de neuitat de a trece dincolo de corpul lor. Aceasta poate fi considerată o dovadă a posibilității de separare a sufletului și a corpului înainte de moartea creierului, deoarece încetarea activității creierului este ireversibilă și revenirea la viață după aceasta este imposibilă. Alte persoane au revenit la viață după stop cardiac și încetarea temporară a activității cardiace și respiratorii. Aceasta înseamnă că încetarea activității cardiace și respiratorii nu este separarea finală și ireversibilă a sufletului și a trupului. Ce se poate spune despre separarea sufletului și trupului în cazurile de întreținere artificială a respirației și a activității cardiace? Întrebarea rămâne încă fără răspuns.
Percepția și evaluarea omului ca chip al lui Dumnezeu
Orice fel de donație a unui organ sau țesut al corpului este un fel de act de sacrificiu de sine. În ciuda acestui fapt, este nerezonabil să asemănăm acest act cu jertfa lui Hristos. Hristos Și-a jertfit Trupul și Sângele, astfel încât oamenii să primească nu viață vremelnică, ci viață veșnică, a cărei dobândire poate fi însoțită de jertfa vieții temporale. Viața temporală nu trebuie să fie separată de viața veșnică și să devină independentă. Cu toate acestea, atașamentul excesiv față de viața temporală stinge dorința de viață veșnică. „Căci oricine vrea să-și salveze viața, o va pierde, dar oricine își va pierde viața pentru Mine, o va găsi.” „Cine își iubește sufletul îl va nimici; dar cel care își urăște sufletul în această lume îl va păstra pentru viața veșnică”. Cu alte cuvinte, cel care își iubește viața, o pierde. Cel care este capabil să renunțe la viața sa în această lume păstrează viața veșnică. Această cale evanghelică, care este în conflict cu logica umană obișnuită, de-a lungul căreia Hristos a fost primul, se află, fără îndoială, pe un alt plan în raport cu logica transplantului. În ciuda tuturor celor de mai sus, compasiunea și curajul necesare pentru donarea voluntară de organe nu își pierd semnificația. Este imposibil să nu acordăm atenție nevoii de sprijin pastoral pentru persoanele care se confruntă cu probleme grave de sănătate.
Preocupările ridicate de unii cu privire la distrugerea integrității post-mortem a corpurilor donatorilor de organe sunt în mod clar de natură scolastică. O persoană nu se identifică nici cu trupul său, nici cu sufletul său, nici pur și simplu cu amestecul sau cu adăugarea lor. Totuși, există ceva care transcende și unește toate acestea, care nu este conținut în niciun fel în niciunul dintre ele și nu este determinat în niciun fel de niciunul dintre ele. Omul, creat după chipul lui Dumnezeu, este întotdeauna înțeles și evaluat prin chipul lui Dumnezeu. Această înțelegere și evaluare se referă simultan la întreaga umanitate și la fiecare persoană în parte și la activitatea sa individuală. În ciuda oricărei separări de materie și spirit, trup și suflet, individ și societate, oamenii care sunt chipul lui Dumnezeu, respectând porunca iubirii, rămân cu Dumnezeu, care este iubire, și împreună formează unicul trup al Bisericii lui Hristos.
În categoriile acestei antropologii multifațete și în curs de dezvoltare, fiecare picătură de sânge dată din dragoste pentru aproapele este sacrificiul comun al întregii persoane. În acest caz, căutarea scolastică a consecințelor pe care donarea de organe sau țesuturi le poate avea asupra integrității postume a corpului își pierde sensul. În același timp, însă, devine evident cât de incompatibilă cu această antropologie este viziunea mecanicistă a omului și considerarea țesuturilor și organelor corpului său ca materii prime medicale sau piese de schimb.
abordare ortodoxă
Abordarea ortodoxă a tuturor problemelor timpului nostru trebuie să se bazeze pe măsura perfecțiunii, a cărei plenitudine o găsim în Hristos. Această măsură, pe care fiecare creștin ar trebui să o vadă înaintea lui, nu trebuie, totuși, să fie transformată într-o sabie care să lovească pe cei slabi în credință. Fără îndoială, perfecțiunea creștină există pentru toți și nu trebuie ascunsă niciunui credincios. Dar slăbiciunea umană este inerentă tuturor și nu este permis să învinovățim pe nimeni din cauza ei. Biserica prețuiește fără limită libertatea umană și, pentru a o păstra, este capabilă să epuizeze toată profunzimea îngăduinței sale. Biserica își spune „nu” hotărât doar în acele cazuri în care libertatea unei persoane este încălcată și sfințenia sa este pângărită. Nimic nu poate justifica faptele când oamenii au fost forțați împotriva voinței lor să devină donatori de organe sau țesuturi ale corpului lor, atât înainte, cât și după moarte. Corpul uman trebuie să fie sfânt. Și această sfințenie atât a trupului viu, cât și a celui mort trebuie respectată. Corpul nu poate fi privit ca o materie primă medicală sau ca un depozit de piese de schimb. Pentru utilizarea unei persoane ca donator, presupusul consimțământ al unei persoane pentru aceasta nu este suficient și, cu atât mai mult, absența unui refuz documentat de a fi donator nu poate fi considerată consimțământ. În fine, nimic nu justifică ridicarea arbitrară a morții cerebrale la rangul de criteriu absolut pentru determinarea momentului morții în mintea celor pentru care moartea este misterul separării sufletului și trupului.